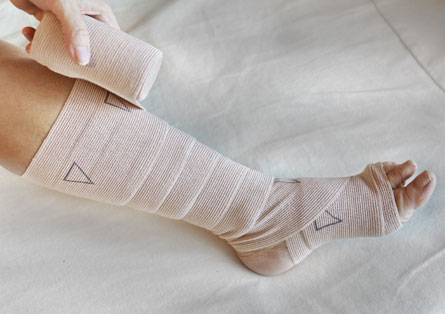
Bei der Therapie steht neben der Wundversorgung die Verbesserung der Durchblutung im Vordergrund. Denn solange das Gewebe nicht ausreichend mit Sauerstoff versorgt wird, kann die Wunde nicht abheilen. Das kann einerseits durch Medikamente geschehen oder durch verschiedene Eingriffe. Wenn es sich um ein Ulcus cruris mixtum handelt, ist eine Kompressionstherapie (siehe chronisch-venöse Insuffizienz) zu erwägen, die bei der Behandlung eines Ulcus cruris venosum im Vordergrund steht.
Folgendes sind mögliche Eingriffe bei einem Ulcus cruris arteriosum:
- Bei einer Ballondilatation führt der Arzt einen Katheter bis zu der verengten Stelle. Dort bläst er einen am Katheter befestigten Ballon auf, der das Gefäß aufweitet. Anschließend setzt er unter Umständen noch einen Stent, der die Gefäßwände weit halten soll
- Verschließt ein Blutgerinnsel die Arterie, wird ein Medikament mittels Katheter an die betreffende Stelle eingebracht, das das Gerinnsel auflösen soll; eine sogenannte Thrombolyse
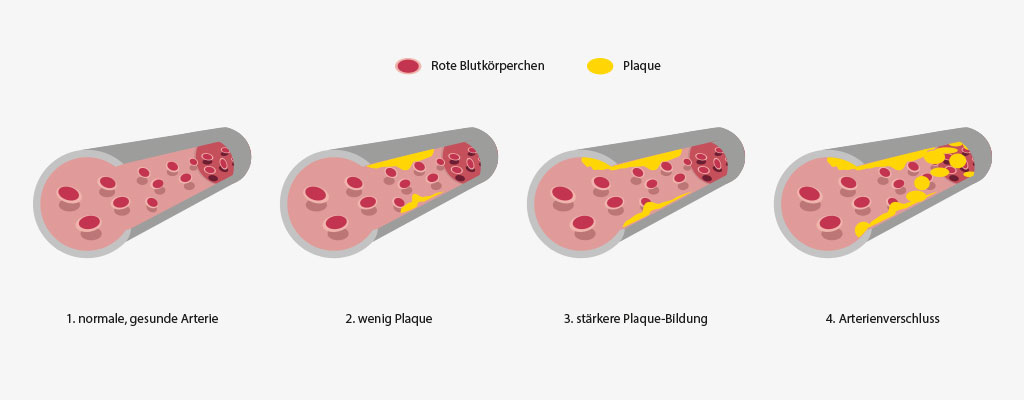
- In einer Operation lassen sich die Ablagerungen an den Gefäßwänden entfernen
- Eine weitere Möglichkeit ist es, eine „Umleitung“ zu bauen, einen sogenannten Bypass, um einen verengten Gefäßabschnitt zu überbrücken: Als „Umgehungsstraße“ dienen dann neue Gefäße aus einer Vene oder Kunststoffprothesen
Bei der Wundversorgung muss die Wunde gereinigt, Nekrosen abgetragen (Débridement) und die Wunde mit phasengerechten Wundauflagen versorgt werden. Gegen die starken Schmerzen helfen Schmerzmittel, die auf die sonstige Medikation abgestimmt werden sollten. Es gilt zudem, häufige Begleiterkrankungen, wie Bluthochdruck oder einen Diabetes mellitus in den Griff zu bekommen. Das Wichtigste, was die Patientinnen und Patienten selber tun können, falls sie Raucher sind: Das Rauchen einstellen. Rauchen gilt als der wichtigste Einflussfaktor bei einer peripheren arteriellen Verschlusskrankheit. Nicht umsonst wurde ein Ulcus cruris arteriosum auch „Raucherbein“ genannt.