von Milou Weske »
- Stoma-Expertin, Kontinenzfachkraft, examinierte Krankenschwester
- Gesundheitswissenschaftlerin mit Zusatzausbildung zur Stomatherapeutin
- Wundassistentin DGfW
Was ist ein Stoma?
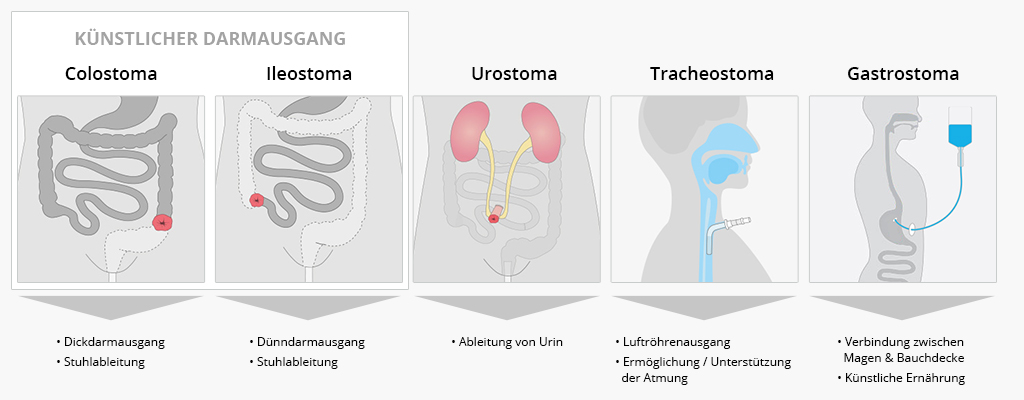
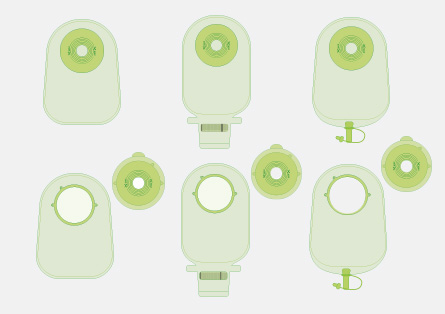
Ein Stoma ist eine operativ geschaffene künstliche Verbindung zwischen einem Hohlorgan und einer Hautöffnung nach außen. Folgende Arten werden unterschieden:
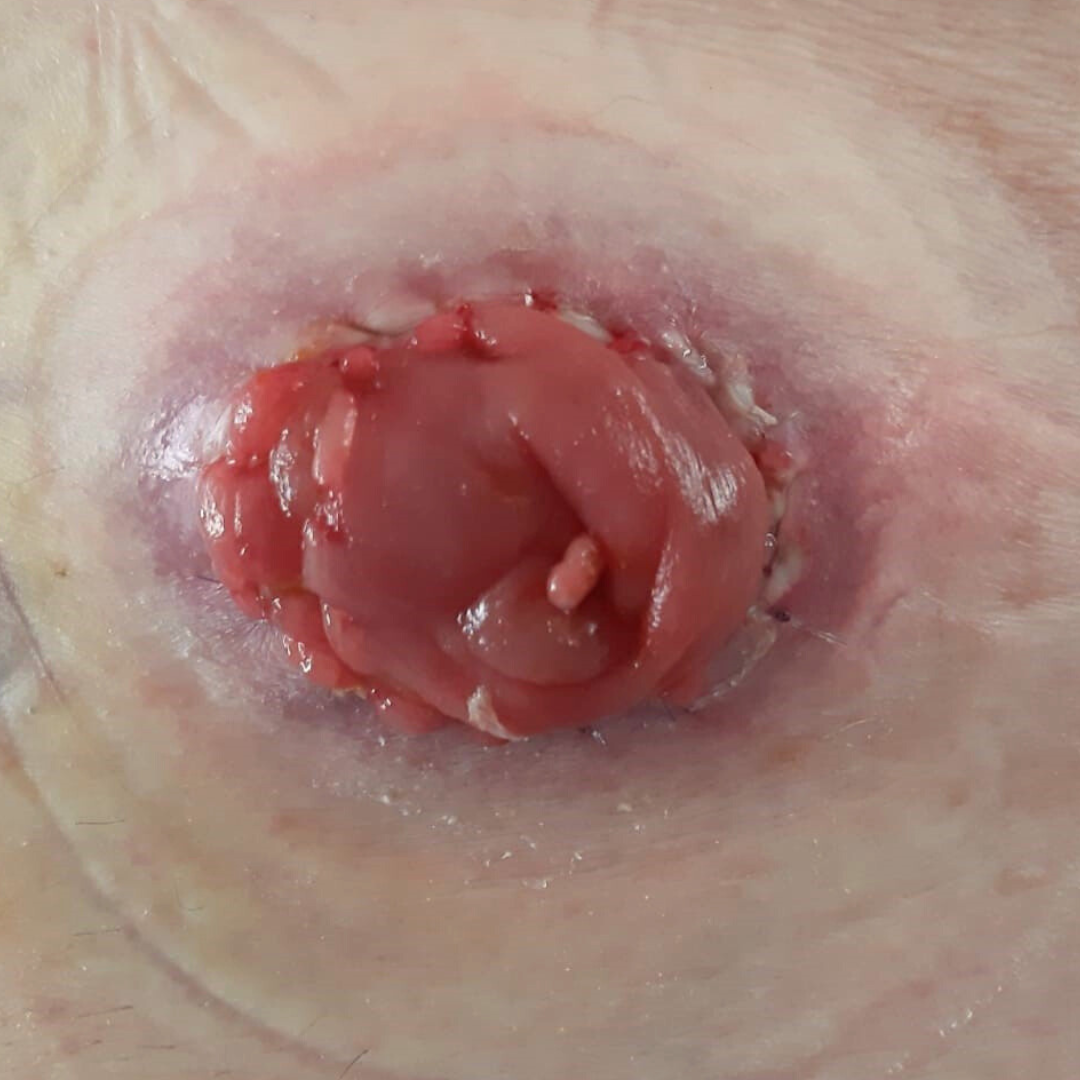
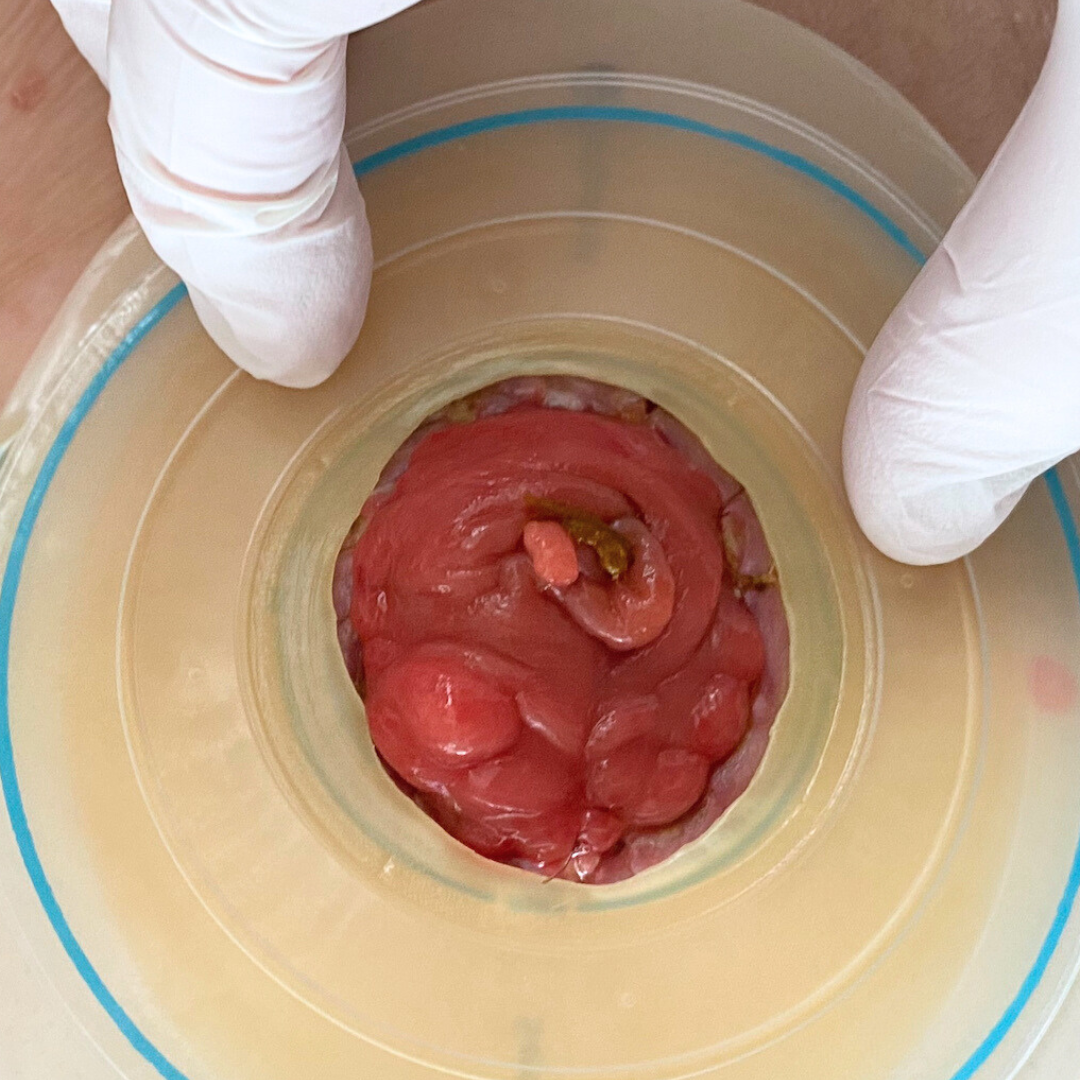
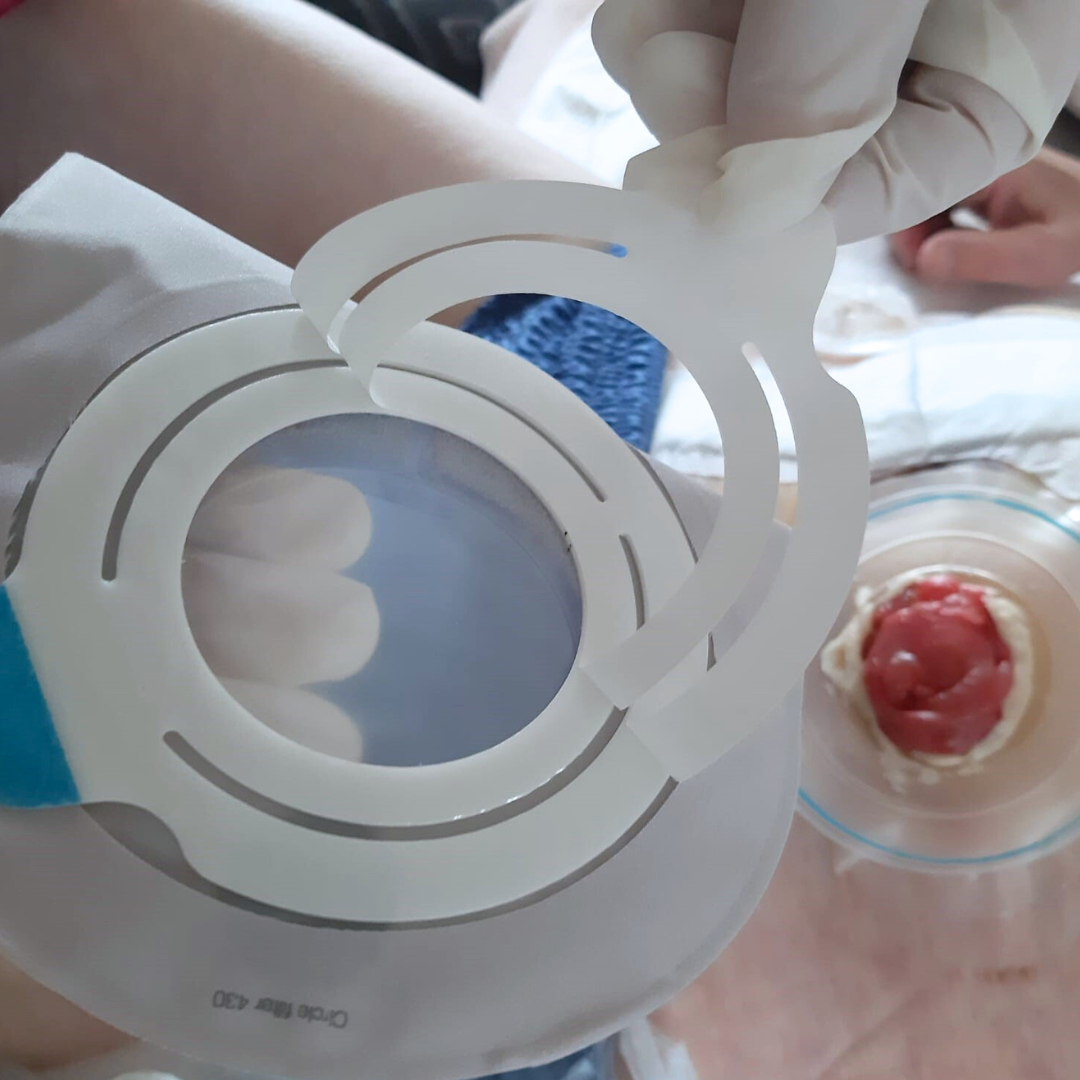
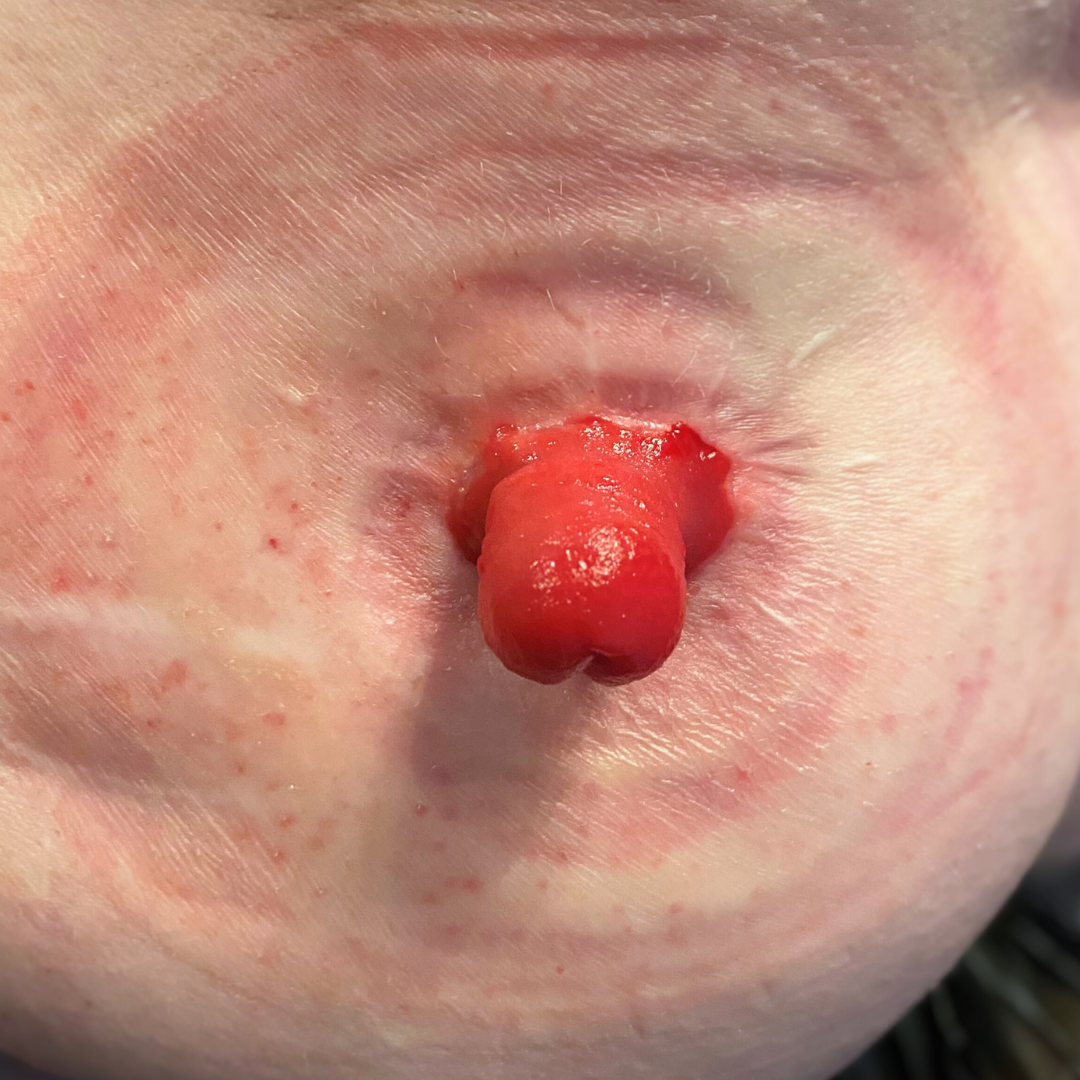
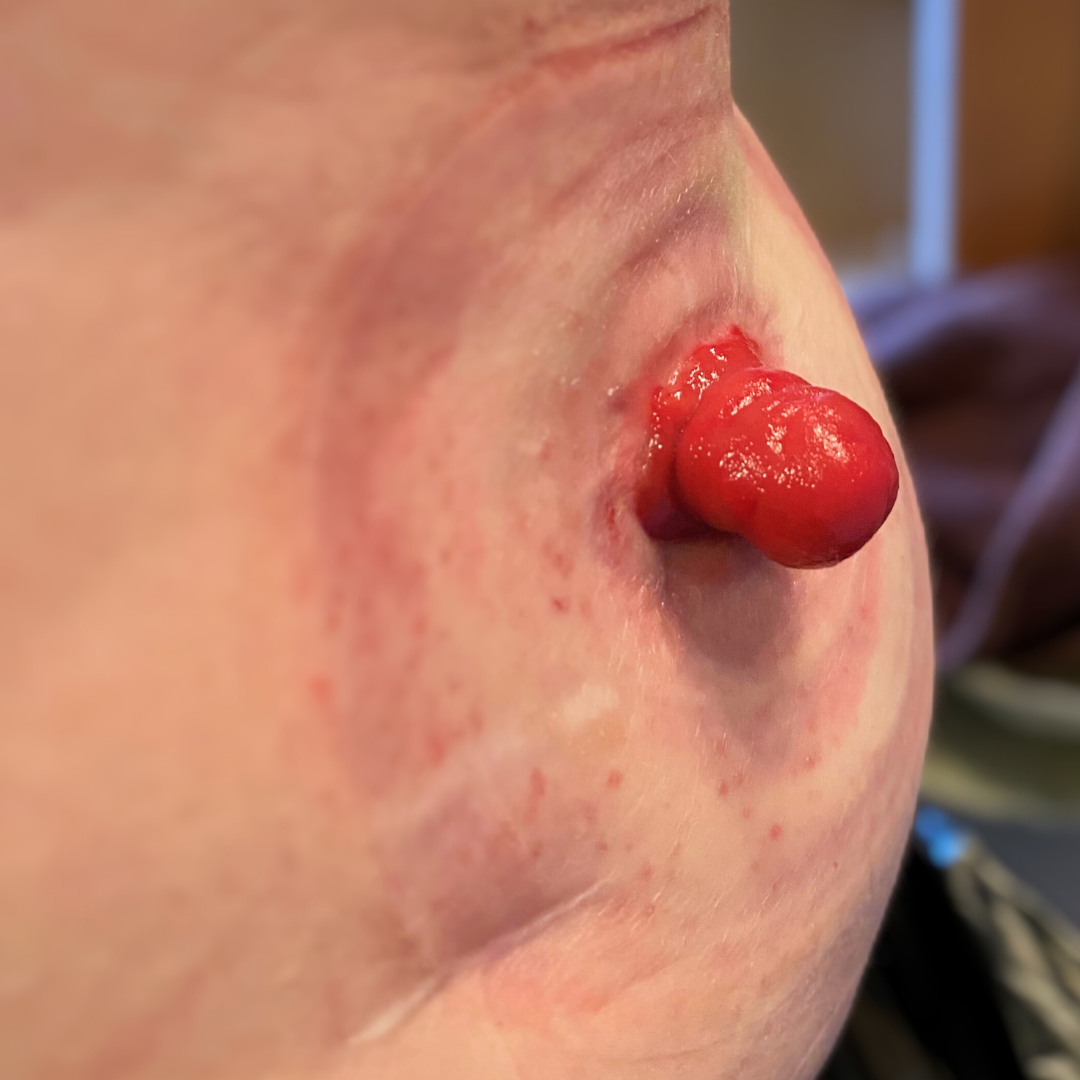
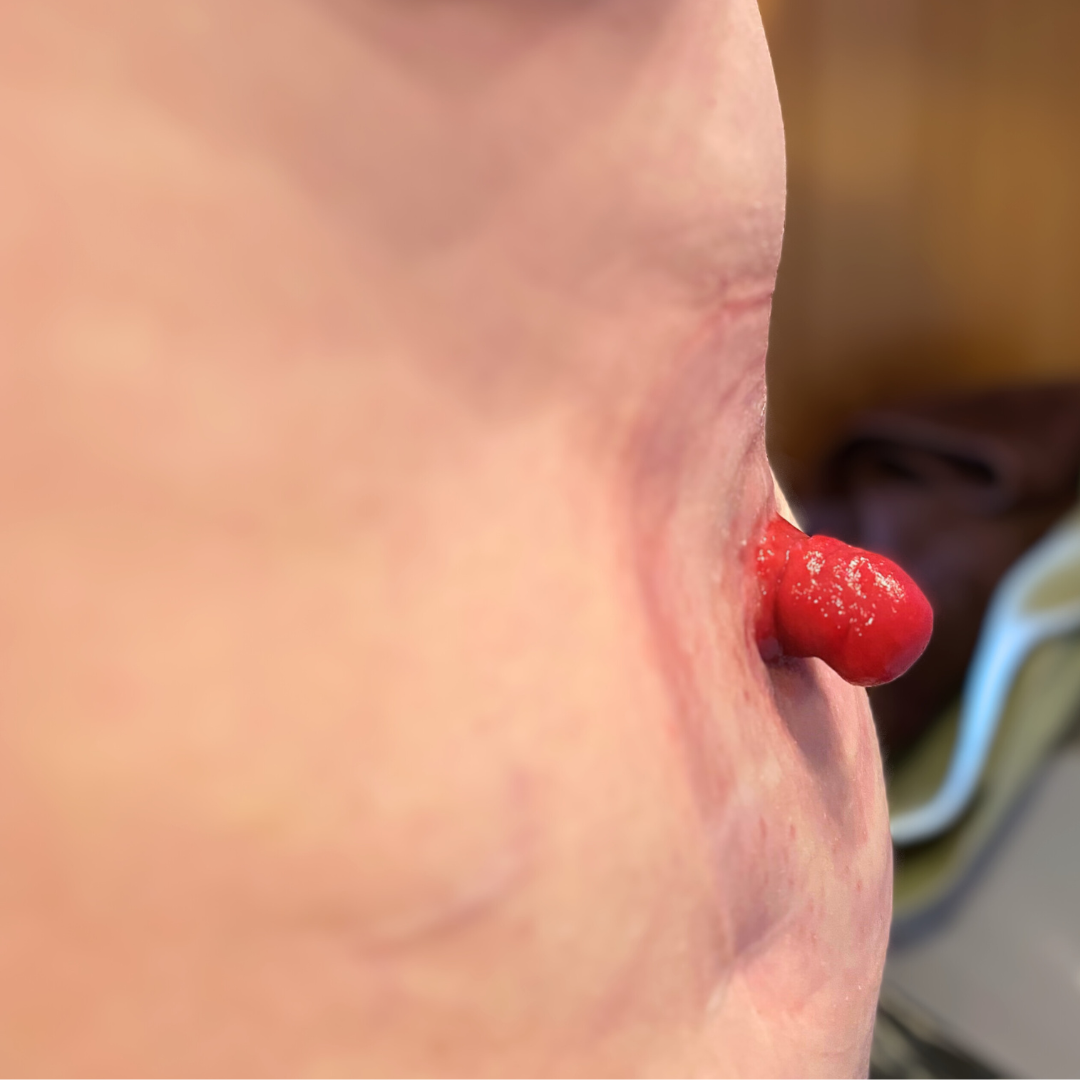
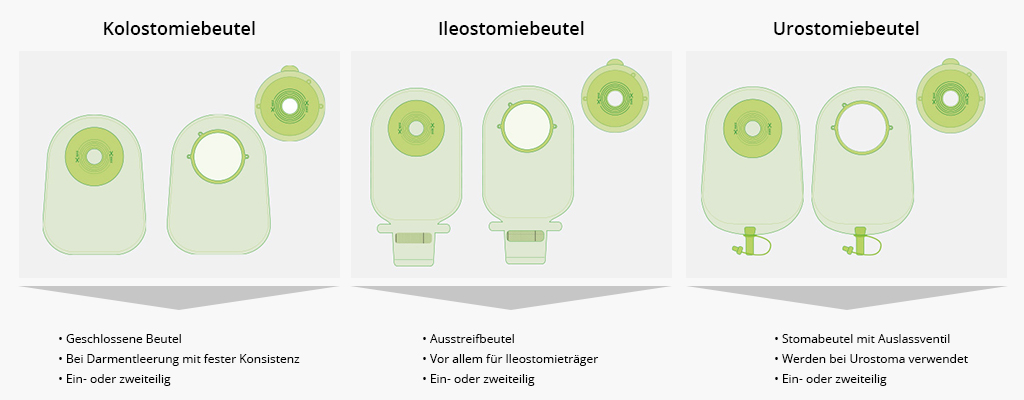
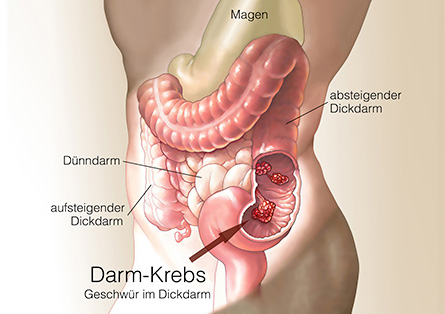
- Bei einem Enterostoma (auch als künstlicher Darmausgang bezeichnet) wird über einen künstlichen Ausgang Stuhl abgeleitet und in einem Stomabeutel aufgefangen.
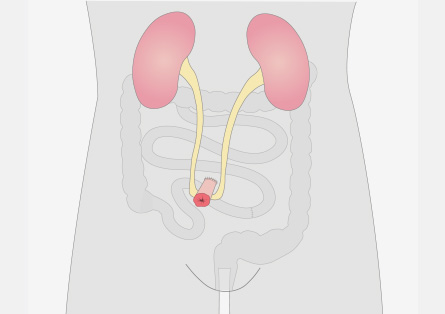
- Bei einem Urostoma wird Urin abgeleitet und in einem Stomabeutel aufgefangen.
- Bei einem Tracheostoma wird die Luftröhre am Hals geöffnet. Dies soll die Atmung ermöglichen oder unterstützen. In das Tracheostoma wird eine Trachealkanüle eingesetzt.
- Bei einem Gastrostoma wird eine Verbindung zwischen Magen und Bauchdecke geschaffen, in die eine Sonde gelegt wird. Der Patient wird hierüber künstlich ernährt.
Im Folgenden finden Sie viele wichtige Informationen rund um die verschiedenen Stomata, Ursachen eines Stomas, wie ein Stoma angelegt wird, wie es versorgt wird und vor allem wie das Leben von Stomaträgern im Alltag im Hinblick auf Ernährung, Urlaub, Partnerschaft, Hobbies, Schwimmen, usw. aussieht.
Bildergalerie: Hier sehen Sie reale Fotos von Stomata (Colostoma und Ileostoma) aus unserer täglichen Praxis, die typische Erscheinungsformen und Versorgungsmöglichkeiten veranschaulichen.