Wie sieht die Ernährungstherapie aus?
Durch eine geeignete Ernährungstherapie lässt sich eine Mangelernährung als Folge der Katabolie verhindern. Dabei ist es wichtig, dass weder zu viel noch zu wenig Energie zugeführt wird, denn beides hat negative Auswirkungen. Für alle Phasen des Postaggressionsstoffwechsels wird eine normokalorische Ernährung, bei der 20 bis 25 Kilokalorien pro Kilogramm Körpergewicht pro Tag verabreicht werden, empfohlen. Dabei sollten täglich 1,5 bis 2 Gramm Eiweiß pro Kilogramm Körpergewicht in der Nahrung enthalten sein. Bei Fetten wird empfohlen, dass die Patienten täglich 1,2 bis 1,7 Gramm pro Kilogramm Körpergewicht erhalten.
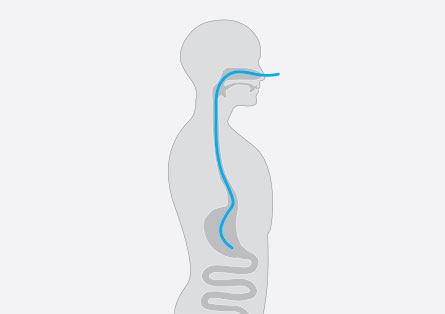
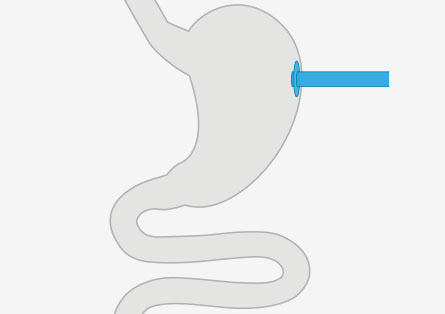
Wenn, abhängig von der Erkrankung oder Verletzung, klar ist, dass der Patient sich innerhalb der nächsten drei Tage nach Aufnahme auf die Intensivstation nicht wieder normal ernähren kann, sollte möglichst zeitig mit einer enterale Ernährung begonnen werden. Es wird empfohlen, möglichst innerhalb der ersten 24 Stunden mit einer proteinreichen Sondennahrung zu beginnen. Das kann über eine nasogastrale Magensonde geschehen. Ist absehbar, dass die künstliche Ernährung länger andauern wird, kann auch eine PEG-Sonde gelegt werden. Studien haben belegt, dass eine frühzeitige enterale Ernährung bei kritisch kranken Patienten die Infektionsrate senkt, da die Barrierefunktion des Darmes erhalten bleibt, wenn er weiter seine Verdauungsfunktion wahrnimmt.
Nimmt ein Patient über die künstliche enterale Ernährung nicht alle notwendigen Nährstoffe auf, kann er zusätzlich Infusionen erhalten. Selbst in Fällen, in denen die Patienten hauptsächlich über eine parenterale Ernährung, also über Infusionen in den Blutkreislauf, ernährt werden, sollte eine geringe Menge an Nährstoffen wenn möglich über eine Ernährungssonde verabreicht werden, um die Barrierefunktion des Darmes zu erhalten und so ebenfalls das Infektionsrisiko zu senken.