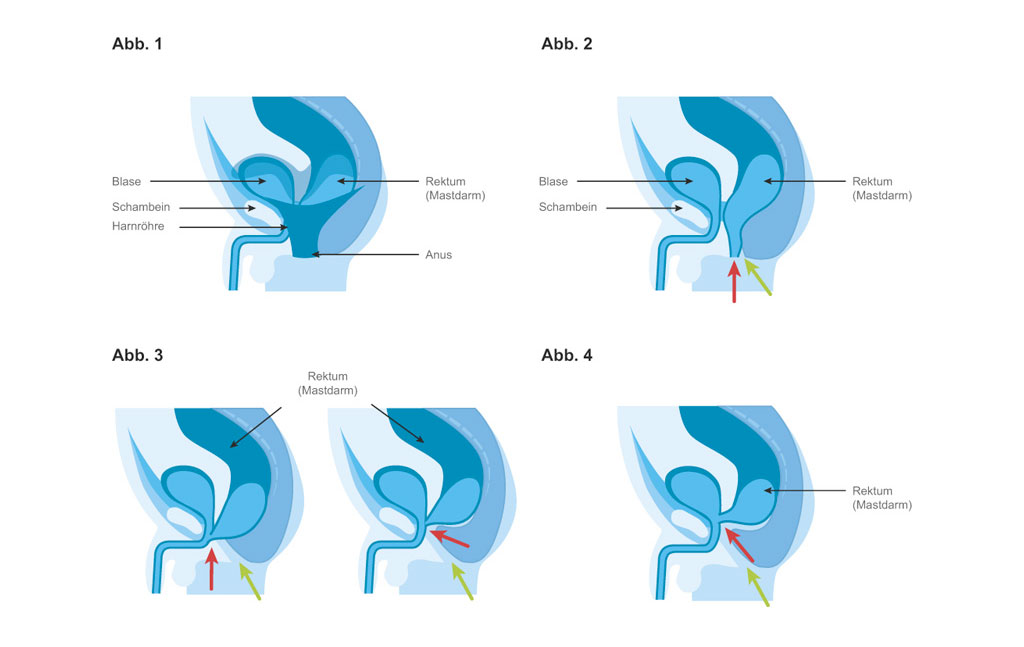
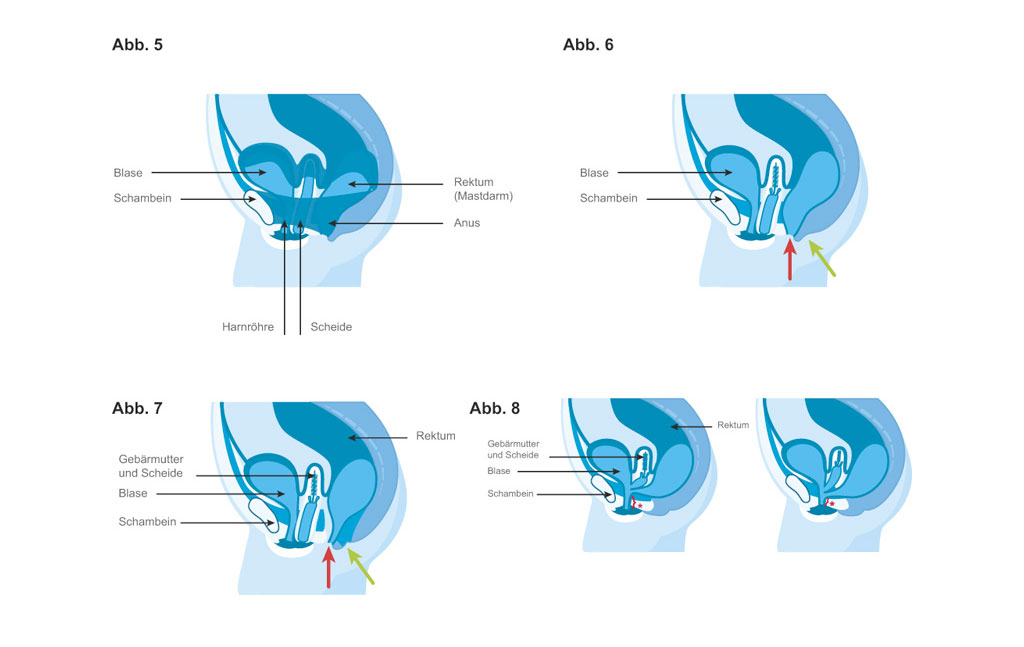
Wie wird Analatresie behandelt?
Die Therapie der Analatresie hängt davon ab, wie sehr die Fehlbildung ausgeprägt ist und ob Fisteln vorhanden sind. In den meisten Fällen besteht sie aus ein bis drei operativen Eingriffen, um die Fehlbildung des Enddarms zu korrigieren und eine Afteröffnung anzulegen beziehungsweise an die korrekte Stelle zu versetzen.
Der einfachste Fall einer Analatresie ist eine perianale Fistel, die in die Haut des Damms mündet. Bei dieser kann innerhalb der ersten zwei Tage nach der Geburt eine direkte Korrektur (Anoplastik) mithilfe einer einfachen, oberflächlichen Operation durchgeführt werden. Bei dieser wird der Enddarm an seine eigentliche Sollstelle gebracht, weitere Operationen sind nicht notwendig. Wenn trotz der Analatresie ausreichend Stuhlgang ausgeschieden werden kann, muss die Operation nicht gleich in den ersten Tagen durchgeführt werden.
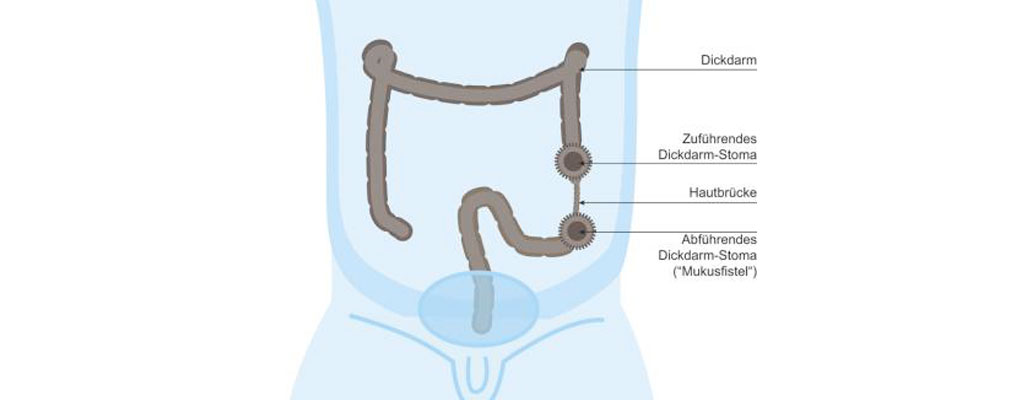
Bei Frühgeborenen oder Neugeborenen mit zusätzlichen angeborenen Fehlbildungen ist eine direkte Korrektur meist nicht möglich. Stattdessen wird bei diesen Kindern zunächst – meist in den ersten beiden Lebenstagen - ein künstlicher Darmausgang (Anus praeter, Stoma) angelegt, indem der Dickdarm durchtrennt und die zwei Enden durch die Bauchdecke nach außen abgeführt werden. Über diesen Darmausgang wird ein vorläufiger Weg geschaffen, Stuhl auszuscheiden. In den meisten Fällen bleibt er für ein bis drei Monate bestehen. In dieser Zeit kann das Kind das Krankenhaus verlassen und zu Hause von den Eltern versorgt werden.
Innerhalb des ersten Lebensjahres wird dann die eigentliche Bildung der analen Öffnung durchgeführt. Dieser Eingriff wird als Durchzugsoperation oder PSARP (posteriore-sagittale-anorektale Plastik) bezeichnet. Nach etwa zwei Wochen beginnt die so genannte Dehnung der Analöffnung (Bougieren). Ihr Ziel ist es, einer narbigen Enge des neu gebildeten Afters vorzubeugen. Durchgeführt wird die Dehnung mit so genannten Hegar-Stiften. Dabei handelt es sich um glatte, runde Metallstifte mit unterschiedlichen Durchmessern, die vorsichtig in den After eingeführt werden und diesen auf diese Weise weiten. Begonnen wird mit dem kleinsten, passenden Durchmesser. Im Laufe der Zeit wird der Durchmesser immer weiter erhöht, bis die Größe des Afters der durchschnittlichen Größe eines gleichaltrigen, gesunden Kindes entspricht. Anfänglich muss die Dehnung täglich durchgeführt werden, danach kann die Häufigkeit immer weiter abnehmen bis im fünften bis siebten Monat nur noch eine Dehnung pro Monat erforderlich ist.
Wenn die Wunden der Durchzugsoperation gut verheilt sind und der After eine ausreichende Größe erreicht hat, kann der künstliche Darmausgang – meist ein bis drei Monate nach der Operation - zurückverlegt werden. Bei diesem Eingriff werden die nach außen geleiteten Darmenden wieder zusammengeführt und die Bauchdecke anschließend verschlossen. Danach ist es dem Kind möglich, Stuhl über den neuen After auszuscheiden.
Begleitend zur Operation wird meist ein Blasenkatheter für die Dauer von einem bis drei Tagen bei Mädchen und bis zu sieben Tagen bei Jungen gelegt, über den Urin abgeleitet wird. Außerdem wird häufig über mehrere Tage hinweg ein bakterienabtötendes Antibiotikum gegeben, um einen Harnwegsinfekt zu verhindern.
Nach der Operation ist ein täglicher Stuhlgang sehr wichtig. Falls eine Verstopfung (Obstipation) drohen sollte, ist eine abführende Diät oder eine medikamentöse Regulierung des Stuhlgangs mit Abführmitteln sinnvoll. Sollte die Verstopfung weiter anhalten, kann ein so genanntes Stuhl- und Beckenbodentraining bei einem Physiotherapeuten durchgeführt werden.
Drei Viertel der betroffenen Kinder erlangen nach einer Operation die Fähigkeit, ihre Darmentleerung willentlich zu steuern. Bei einem Viertel der Betroffenen bleibt allerdings eine Stuhlinkontinenz vorhanden. In diesen Fällen können u.a. moderne Inkontinenz-Hilfsmittel eine entscheidende Rolle bei der Bewältigung des Alltags spielen.
Moderne Inkontinenzprodukte können den Betroffenen oft Kontrolle, Sicherheit und Freiheit zurückgeben und ermöglichen so deutlich mehr Lebensqualität.
Um die Bedürfnisse Betroffener möglichst gut und situationsgerecht zu versorgen, gibt es verschiedene Hilfsmitteltypen und ein noch größeres Spektrum konkreter Produkte diverser Hersteller. Oft wissen Betroffene gar nicht um diese Möglichkeiten.
Aus Sicht des Einzelnen ist hier entscheidend, sich gut zu informieren und dann aus den Möglichkeiten die Versorgungslösung zu wählen, die optimal auf die individuelle medizinische Situation und seinen Lebensstil passt. Grundlage hierfür ist zum einen die richtige Diagnose, zum anderen eine Beratung durch Hilfsmittelspezialisten, die einen strukturierten Überblick über den Hilfsmittelmarkt haben und auf den individuellen Fall bezogen beraten können. Auf den Seiten zu „Produkte verstehen“ finden Sie umfangreiche Informationen zu den verschiedenen Inkontinenzhilfsmitteln, deren Anwendungsbereichen und Vor- und Nachteilen.