Was ist ein Analprolaps?
Der Begriff Analprolaps wird verwendet für das Vortreten oder den so genannten Vorfall der Schleimhaut des allerletzten Darmabschnitts aus der Darmöffnung, dem Anus. Dabei rutscht die Haut durch die muskulöse Öffnung, die normalerweise durch den ringförmigen Schließmuskel, den so genannten Sphinktermuskel verschlossen ist. Da die vorgefallene Schleimhaut sich normalerweise im Inneren des Körpers befindet und dort vor Reizen wie Reibung geschützt ist, kann es aufgrund eines Analprolaps zu örtlichen Entzündungsreaktionen mit einer Rötung oder sogar der Ausbildung von Geschwüren kommen.
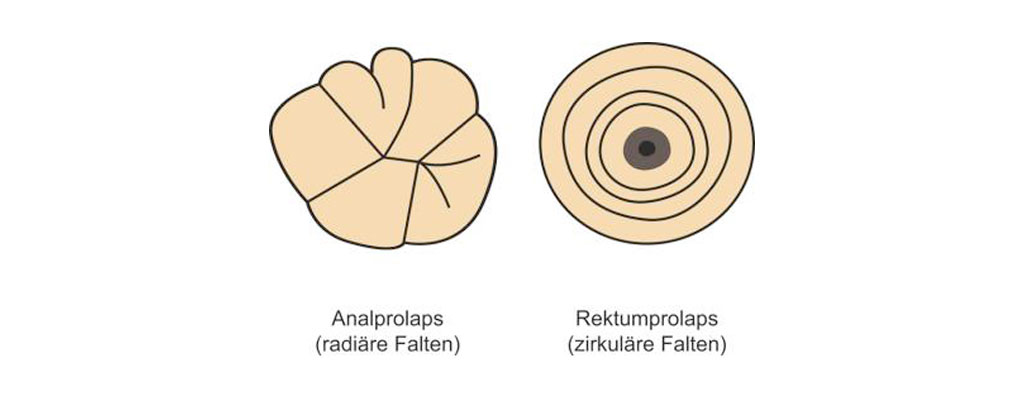
Der Analprolaps kann auch als Mukosaprolaps bezeichnet werden. Er darf nicht mit dem so genannten Rektumprolaps verwechselt werden. Bei diesem tritt die Schleimhaut des Mastdarms (Rektums) oder Enddarms, das heißt des Darmabschnitts, der sich vor dem After befindet, durch den Schließmuskel aus.
Je nachdem, wie stark der Analprolaps ausgeprägt ist, können verschiedene Formen unterschieden werden. Fällt nur ein kleines Stück der Darmschleimhaut durch den Schließmuskel vor, sprechen Mediziner von einem partiellen oder auch segmentären Analprolaps. Bei einem semizirkulären Analprolaps rutscht etwa die Hälfte des Durchmessers des Darms durch den After heraus. Ein Analprolaps, bei dem der gesamte Umfang der Schleimhaut kreisförmig hervortritt, wird als totaler Prolaps bezeichnet.
In manchen Fällen kann sich die hervorgefallene Schleimhaut von alleine wieder zurückziehen. Man spricht dann von einem nicht fixierten, das heißt reponiblen Analprolaps. Bildet sich der Analprolaps nicht von alleine zurück und bleibt dauerhaft bestehen, handelt es sich um einen so genannten fixierten, irreponiblen Analprolaps. Grundsätzlich gibt es fließende Übergänge zwischen beiden Formen. Je länger der Analprolaps ohne Behandlung bestehen bleibt, umso größer ist die Wahrscheinlichkeit, dass er sich zu einem permanenten, fixiertem Prolaps entwickelt.
Die absolute Anzahl an Analprolaps-Fällen ist unbekannt. Allerdings nimmt die Häufigkeit, daran zu erkranken, mit dem Alter zu. Frauen sind deutlich häufiger davon betroffen als Männer.
Analprolaps und Inkontinenz
Stuhlinkontinenz bedeutet zunächst einmal, dass die Fähigkeit verloren gegangen ist, den Stuhl ort- und zeitgerecht abzusetzen. Ohne willentliche Beeinflussung werden Luft, Darmschleim oder Stuhl verloren. Das kann sowohl bei einer echten Stuhlinkontinenz der Fall sein als auch bei starker Verstopfung, wenn sich „Reste“ am harten Stuhl vorbei den Weg nach außen bahnen. Das Resultat sind sogenannte Stuhlunfälle. Die Unterwäsche wird verunreinigt, vermehrte Blähungen können auftreten. Es gibt viele Ursachen dafür – eine davon kann ein Analprolaps sein. Über die nach außen gewölbte Schleimhaut kommt es zu Stuhlinkontinenz und Stuhlschmieren.